Počet lidí, kteří doma pečují o své blízké, bude v dalších letech růst. Zároveň ale podle Diakonie ČCE zůstávají neformální pečující často bez dostatečné podpory, orientace i návazné zdravotní péče. Ukazují to data z prvního roku fungování programu Opora Diakonie, který nabízí online průvodce péčí, poradenskou linku a regionální podporu pečujících. Co ještě první rok ukázal?
reklama
reklama
Nejčastěji se na program obracejí ženy, které se starají o seniory s demencí. Mnohé z nich jsou zároveň zaměstnané, péči zajišťují déle než tři roky a často na ni zůstávají bez větší podpory okolí. Alarmující je i vysoký podíl lidí, kteří uvádějí, že ve svém okolí nemají nikoho, kdo by jim mohl pomoci.
Čtyři z deseti pečujících jsou na péči sami
Data z online Průvodce péčí, který během prvního roku vyplnilo 962 lidí, ukazují, že 41 % respondentů zůstává na péči bez pomoci rodiny či okolí. Muži přitom podle Diakonie pečují osamoceně ještě častěji než ženy.
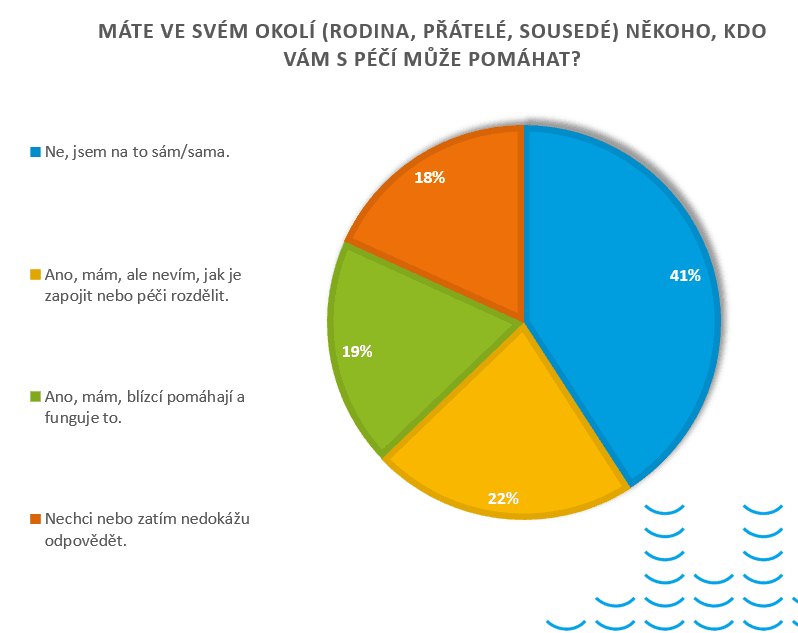
Vedle lidí, kteří zajišťují péči zcela sami, existuje i početná skupina těch, kteří pomoc ve svém okolí mají, ale nevědí, jak blízké zapojit nebo si péči rozdělit. Právě konflikty a organizace péče v rodině patří podle poradkyň mezi častá témata konzultací.
reklama
„Nejčastější skupina je pracující žena, která se stará o seniora déle než tři roky a je na to sama,“ popsala během tiskové konference Zdeňka Marešová z Diakonie ČCE.
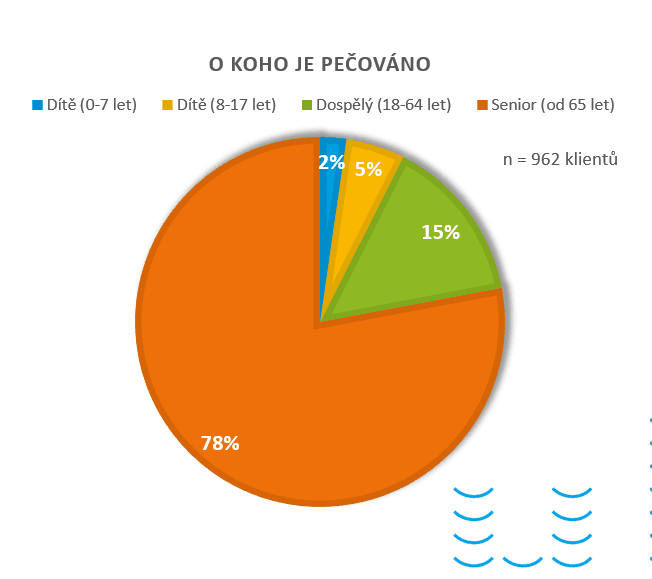
Ve většině případů jde o péči o seniora s demencí, který je ještě částečně soběstačný, ale potřebuje pomoc při pohybu, komunikaci s úřady nebo organizaci běžného života. Téměř 39 % seniorů v péči je ale už plně odkázáno na pomoc druhé osoby.
Finanční tlak i obavy z budoucnosti
Téměř šest z deseti pečujících vnímá svou finanční situaci jako problematickou nebo se obává jejího zhoršení. Nejhůře hodnotí situaci ženy, lidé zajišťující péči dlouhodobě a ti, kterým chybí podpora okolí.
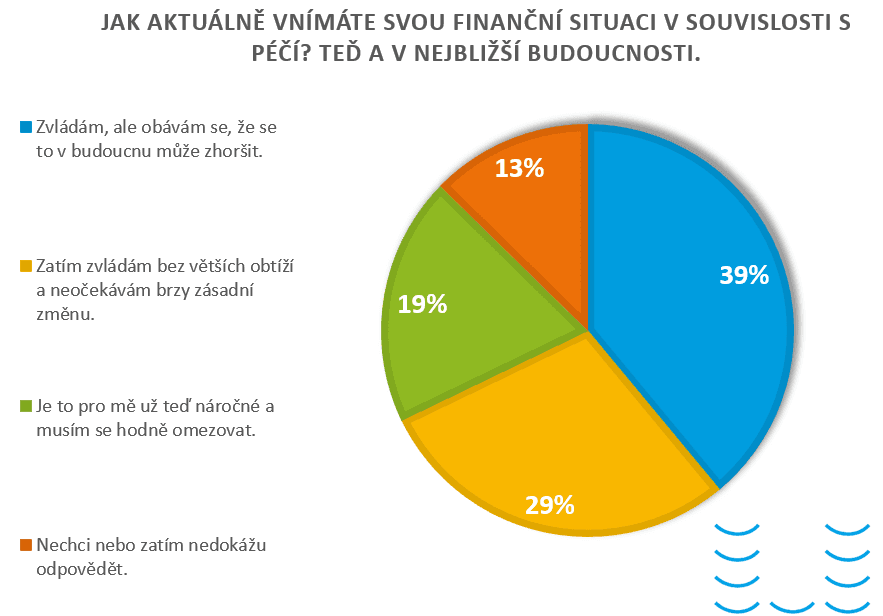
Podle Diakonie jsou nejohroženější ženy, které samy dlouhodobě pečují o plně závislé dítě nebo blízkého. Právě finanční tlak je často vede k úvahám o návratu do zaměstnání, přestože jejich situace zůstává velmi náročná.
„Ti naši pečující jsou často lidé v produktivním věku. Chybí jim pět nebo deset let do důchodu, mají hypotéku, děti na vysoké škole a bojí se odejít z práce,“ popsala zkušenosti z praxe Veronika Ziobroňová z poradny ve Valašském Meziříčí.
Největší problém? Orientace v systému a vyčerpání
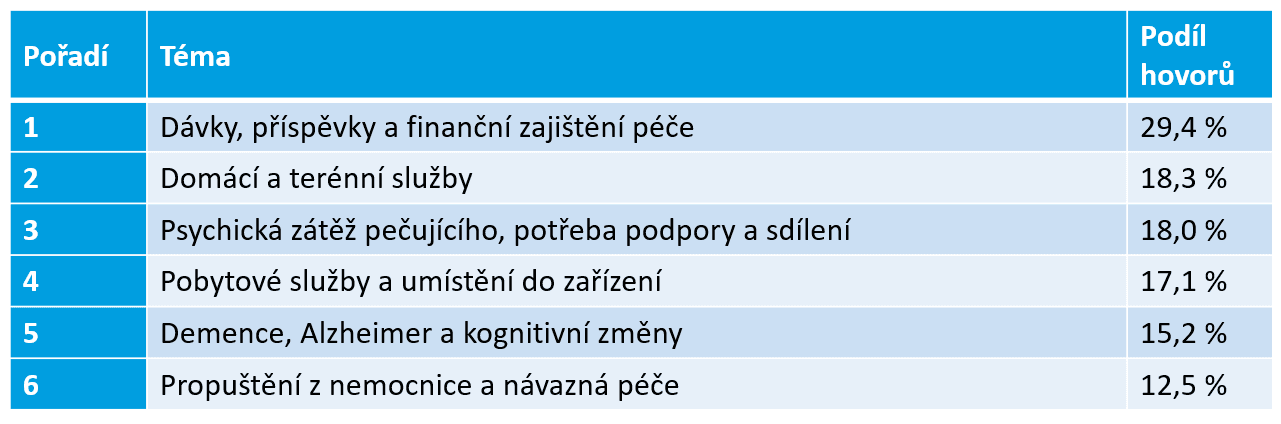
Zkušenosti z poradenské linky Opory Diakonie ukazují, že lidé nejčastěji řeší dávky, příspěvky a financování péče. Téměř třetina všech hovorů se týká právě této oblasti. Dalšími častými tématy jsou domácí a terénní služby, psychická zátěž nebo problematika demence a Alzheimerovy choroby.
Emoce volajících podle pracovníků linky nejlépe vystihují slova nejistota, vyčerpání, bezmoc nebo přetížení. Velká část lidí totiž vstupuje do nové životní situace bez jakékoliv předchozí zkušenosti.
„Většina pečujících, dokud se v té situaci neocitne, vůbec neví, jaký je rozdíl mezi pečovatelskou službou, osobní asistencí nebo odlehčovací službou,“ uvedla Marešová.
Volající nejčastěji zmiňují fyzické a psychické vyčerpání, nedostatek dostupných služeb, komplikovanou administrativu nebo propouštění pacientů z nemocnic bez zajištěné návazné péče.
Nemocnice často rodiny nepřipraví na péči doma
Právě přechod z nemocnice do domácí péče označuje Diakonie za jednu z nejproblematičtějších situací. Téma „propuštění z nemocnice a návazná péče“ se objevuje ve 12,5 % konzultací na poradenské lince.
„Častý scénář při propuštění z nemocnice je, že pečující obdrží minimální informace o tom, jak se v nové roli zorientovat. Někdy nedostanou dokonce žádné, protože v menších nemocnicích bývá jeden nebo dva sociální pracovníci pro všechny pacienty,“ uvedl mluvčí Diakonie Dalibor Hála v odpovědi na dotazy redakce Našezdravotnictví.cz.
I kvůli této zkušenosti vznikl podle něj program Opora Diakonie. Organizace nyní distribuovala brožury „Začínáme pečovat“ a během jediného týdne ji kontaktovaly tři nemocnice se zájmem o jejich využití při propouštění pacientů.
Dvě auta, dvě pracovnice, jeden pacient
Dalším tématem, které na tiskové konferenci zaznělo, bylo oddělení zdravotní a sociální péče. Rodiny často nechápou, proč musí ke klientovi přijíždět dvě různé služby.
„Klienti nerozumí tomu, proč musí přijet dvě auta se dvěma různými pracovnicemi. Jedna udělá hygienu a druhá převaz,“ popsala Veronika Ziobroňová s tím, že tzv. zdravotně-sociální pomezí označuje Diakonie za jeden z největších problémů současného systému. Podle Ziobroňové jsou pravidla v některých situacích zbytečně rigidní a komplikují péči jak rodinám, tak samotným pracovníkům v terénu.
Pečovatelky například podle současných pravidel nesmějí podat ani předem připravené léky od rodiny nebo provést jednoduché úkony, jako je základní převaz či ošetření nateklých nohou.
„Nám nikdo nemusí vysvětlovat, proč je to tak nastavené, svým způsobem tomu rozumíme. Ale myslíme si, že by se některé věci daly upravit,“ uvedla Ziobroňová.
Podle ní by po základním proškolení mohly pečovatelky některé jednoduché zdravotní úkony zvládat samy. „Samozřejmě by pečovatelka pouze vzala zdravotnickým odborníkem připravené léky a ty podala,“ doplnila.
Další komplikací je podle ní omezený přístup sociálních pracovníků ke zdravotním informacím klientů. „Sociální pracovník nebo pečovatelka často nesmí znát zdravotní diagnózu klienta. Pak se stává, že pracují s člověkem, u kterého například až během služby zjistí epileptický záchvat,“ upozornila.
Základní zdravotní informace o člověku, kterému mají pomáhat, by podle ní pracovníci v sociálních službách znát měli. Současné oddělení zdravotní a sociální oblasti podle Diakonie komplikuje péči nejen rodinám, ale i samotným terénním službám.
Chybějí psychiatři i praktičtí lékaři
V regionech se také stále výrazněji projevuje nedostatek odborných lékařů, zejména psychiatrů. Významným problémem jsou také návštěvy praktických lékařů v domácnostech pacientů.
„Lidé potřebují vyřídit příspěvek na péči, ale jejich příbuzný nebyl fyzicky u lékaře třeba dvacet let. Praktik pak nevidí aktuální stav pacienta,“ vysvětlila Ziobroňová.
Právě u lidí s demencí nebo omezenou mobilitou pak podle ní vznikají komplikace při vyřizování příspěvků nebo nastavování péče.
Diakonie zároveň upozorňuje, že přibývá klientů s komplikovanými psychiatrickými diagnózami nebo kombinovanými formami demence. Pečující pak často řeší, jak pomoci člověku, který péči odmítá, přestože ji objektivně potřebuje. I z tohoto důvodu pracovníci poraden mnohdy suplují i krizovou intervenci, protože pečující často přichází nebo volají právě proto, aby mohli svou situaci vůbec s někým sdílet.
„Mám pocit, že poslední dobou je pro ně největší podpora to, že je tam konečně někdo vyslechl, uznal tíživost jejich situace a nabídl pomocnou ruku,“ uvedla Ziobroňová. Diakonie proto spolupracuje s psychology, psychoterapeuty i odborníky na problematiku demence.
Autorka: Pavlína Zítková
Foto: ChatGPT
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
