Elektronizace zdravotnictví přehledně. Co obsahuje a kdy dojde k propojení zdravotnických systémů?
Elektronizace zdravotnictví si klade za cíl zjednodušit a zefektivnit zdravotnictví. Jenže jak to tak bývá, k velké změně vede cesta trnitá a plná obav. Zatím se zrodila jen EZKarta, ve které kromě očkování nevidíme nic. Co je součástí elektronizace zdravotnictví? Kdy se budou moci začít napojovat lékaři do systému a je to pro lékaře povinné nebo dobrovolné? Co celý proces komplikuje nejvíce? Na tyto a další otázky odpovídal ředitel Národního centra elektronického zdravotnictví Bc. Petr Foltýn.
reklama
reklama
Pracujete na přípravě elektronizace zdravotnictví. Po všech výběrových řízeních začal projekt samotný zhruba před rokem. Co máte konkrétně na starosti?
Pro přehlednost, na projektu elektronizace zdravotnictví pracuje hned několik entit. Kromě Ministerstva zdravotnictví, které vlastně nikdy nemělo zázemí pro zhmotnění takových projektů, je tady Státní ústav pro kontrolu léčiv (SÚKL). Další samostatnou entitou je Ústav zdravotnických informací a statistiky ČR (ÚZIS), který má na starost IT zázemí a dlouhou dobu vyvíjel EZ kartu. S ambicí vytvořit produkty elektronického zdravotnictví pak vzniklo NCEZ (Národní centrum elektronického zdravotnictví), které je skutečně součástí ministerstva zdravotnictví jako jeden z odborů, ale do budoucna by mělo být také samostatnou komponentou jako SÚKL, ÚZIS a částečně by mělo převzít aktivity i zbylých entit. Národní centrum je nabité financemi z dotačního titulu Národní plán obnovy a jeho cílem je na tomto základě vybudovat výchozí personální kapacitu, které šéfuju já a začal jsem hledat a soutěžit dodavatele, což se bez komplikací povedlo v loňském roce. Komplikace by znamenala minimálně rok navíc. Následovala přípravná fáze a nyní v červenci roku 2025 jsme v realizační fázi.
Z pohledu pacienta můžeme zatím vidět jen očkoreport, e-recept, elektronické žádanky na vyšetření a elektronické záznamy pacienta by měly být k dispozici od roku 2026. V jaké fázi je tedy nyní elektronizace zdravotnictví? Co probíhá a bude probíhat ve vámi zmíněné realizační fázi?
reklama
Ve zjednodušené formě pro vysvětlení vzniká šest samostatných produktů, které jsou v různé fázi, a aby to bylo ještě složitější, tak jsou ještě navázány na termíny, dokdy musíme financování, které máme k dispozici, vykázat.
Hodně termínů končí v příštím roce, tedy výsledky bychom měli vidět v průběhu roku 2027. To sedí?
Máte pravdu, že v současné době už jsou ta data tři. Prvním termínem byl konec roku 2025, dalším datem je polovina roku 2026 a posledním je konec roku 2026. Na rok 2027 se zatím nikdo nedíval. Pokud dojde k nějakému protažení, tak snad kvůli velkým stavebním projektům v rámci Národního plánu obnovy.
Šest produktů, které mají změnit naše zdravotnictví
Kterých šest produktů tedy zahrnuje elektronizace zdravotnictví?
Prvním produktem je již funkční EZ karta. Do nejzazšího data budeme přidávat postupně další funkcionality. Zde nás tedy termín netlačí, naopak bychom potřebovali co nejvíce času, abychom mohli přidat co nejvíce funkcionalit. Aktuálně mimo očkování i preventivní prohlídky a screeningová vyšetření, rozcestník, v dohledné době potom změna vzhledu, funkcionalita s názvem „index zdraví“ a výhledově sdílení dokumentace, integrace eŽádanek a další.
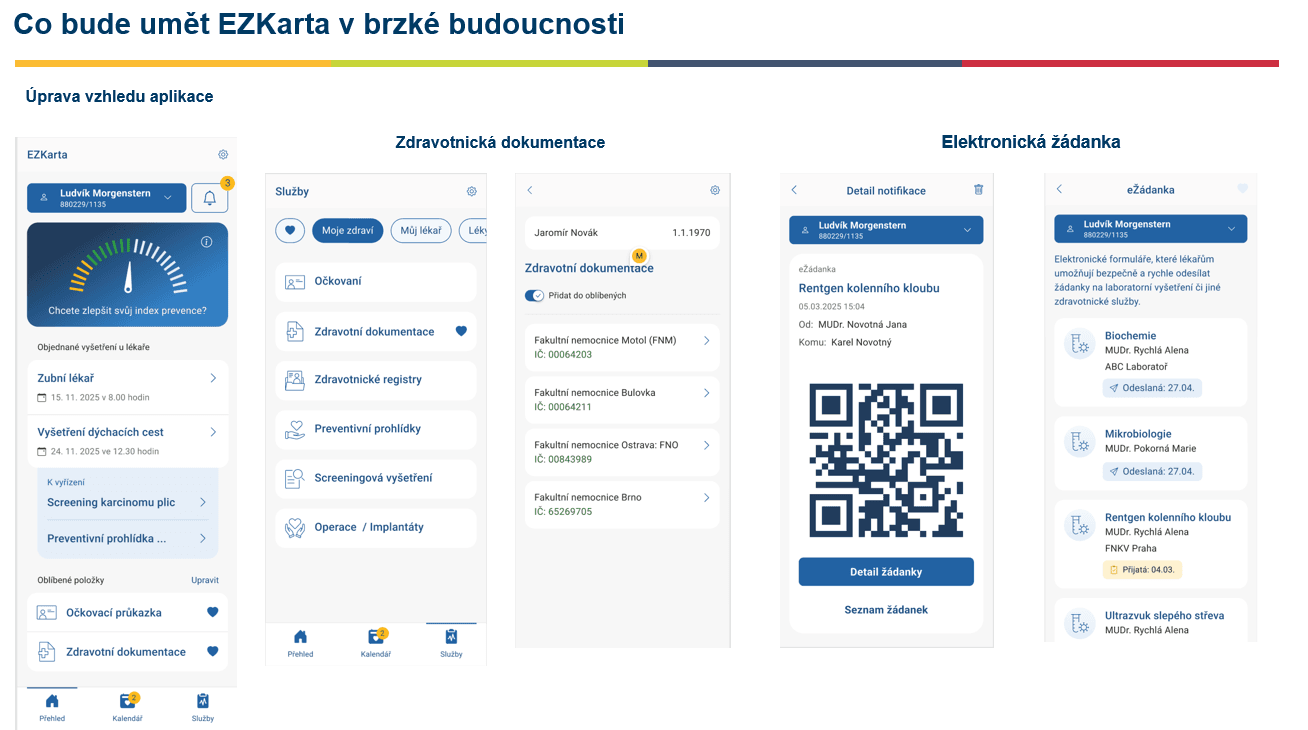
Zdroj: přednáška BC. Petra Foltýna
Druhým zásadním produktem jsou standardy elektronického zdravotnictví, které jsou v základních výchozích a důležitých osmi dokumentech zdravotnictví – patří sem třeba propouštěcí zpráva, laboratorní žádanka nebo ambulantní zpráva. Vytváříme jednotný standard včetně funkční a komunikační specifikace a všechny nezbytné komponenty, aby vznikla taková krabička, kterou jen dáme výrobcům v zemi a ti ji naimplementují do svých ambulantních a nemocničních systémů, tedy těm, jež používají lékaři v ambulancích a nemocnicích. To nám pak umožní, aby si mezi sebou mohly jednotlivé systémy povídat.
Třetím produktem je klasická webová stránka Národní portál elektronického zdravotnictví. Na ni se jako pacient přihlásíte zcela stejně jako na portál občana prostřednictvím NIA ID nebo přes bankovní identitu a uvidíte zde po spuštění například své základní osobní údaje, výhledově propouštěcí zprávu z nemocnice, žádanku ke specializačnímu vyšetření. Jestliže se na stránku přihlásí lékař, uvidí trochu jiné informace, a to informace o sobě jako poskytovateli zdravotní péče, místo zaměstnání nebo jestli je registrovaným lékařem. Tato platforma vznikne 1. ledna 2026, ale zatím jen jako prázdný produkt a postupně se začne plnit daty. Tento produkt tak bude atraktivní až za rok za dva, než se zapojí jednotlivé nemocnice a ambulance.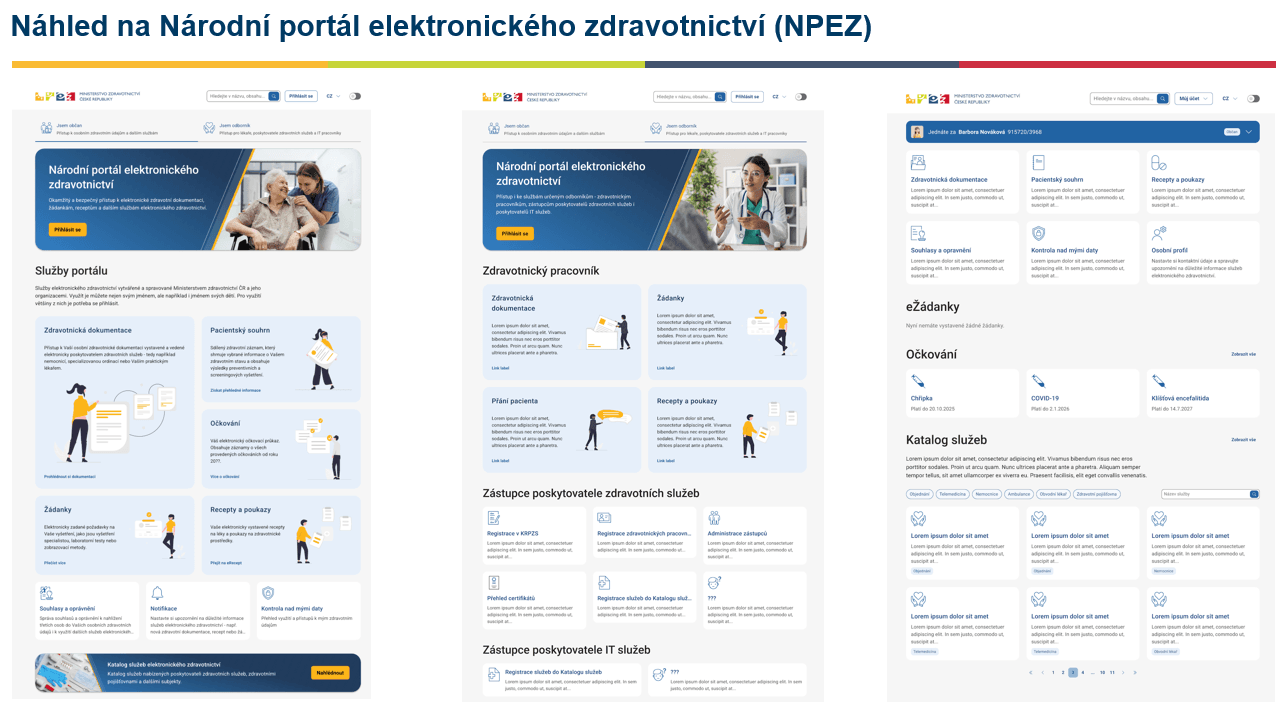
Zdroj: přednáška BC. Petra Foltýna
Čtvrtým nejsložitějším produktem je elektronická žádanka, což je absolutní peklo, protože se budeme snažit naprogramovat produkt, který bude umožňovat vyžádanou péči. Dnes to běžně funguje papírově. Brzy ale lékař bude moci vystavit žádanku elektronicky, vám pípne v EZ kartě nebo obdržíte QR kód. Ten následně ukážete v laboratoři nebo na rentgenu či jinde a proces se propojí.
Proč je to tedy tak složité?
V obecné rovině je problematické na elektronizaci zdravotnictví to, že ji nemůžete stavět takzvaně na zelené louce. Karty už jsou nějak rozdány. Napříč zdravotnictvím máte všude různé verze systému, vedení dokumentace, struktury dokumentace, různé verze žádanek a číselníků. To vše znesnadňuje cílené propojení. V rámci elektronické žádanky bude existovat jen jeden typ žádanky. Dnes jich existují desítky podle systému výrobce a s jakou třeba spolupracuje laboratoří. Od 1. ledna 2026 budou elektronické žádanky dostupné a funkční, ale zatím jen přes webovou stránku. My k tomu vydáme takovou zásuvku, aby se do ní mohli jednotliví výrobci napojit. Nebude to ale povinné.
Je tedy možné, že spousta doktorů bude stále využívat svoje zavedené papírové žádanky a vůbec nenastoupí na ty elektronické?
Ano, to už je pak nezbytný marketingový úkol – udělat elektronické žádanky atraktivními, aby lékaři přenesli tuto činnost do digitálního světa. Ono nejen pro lékaře, ale i pro pacienty nemusí být elektronické žádanky žádoucí. Osmdesátiletá babička chce odejít z ordinace s žádankou v ruce. Proto počítám, že toto přechodné období bude složitější než třeba u eReceptu, kde mimochodem náběh do rutinního provozu trval deset let. U eŽádanky bychom se chtěli dostat do funkčního řešení do dvou let. A i když elektronická verze přináší jisté benefity, pohodlí pro pacienta, tak pro lékaře ani eRecept není z hlediska úkonů jednodušší. Jednodušší bylo mít předtištěný recept na papíru, načmárat tam ty „klikyháky“ a podat pacientovi.
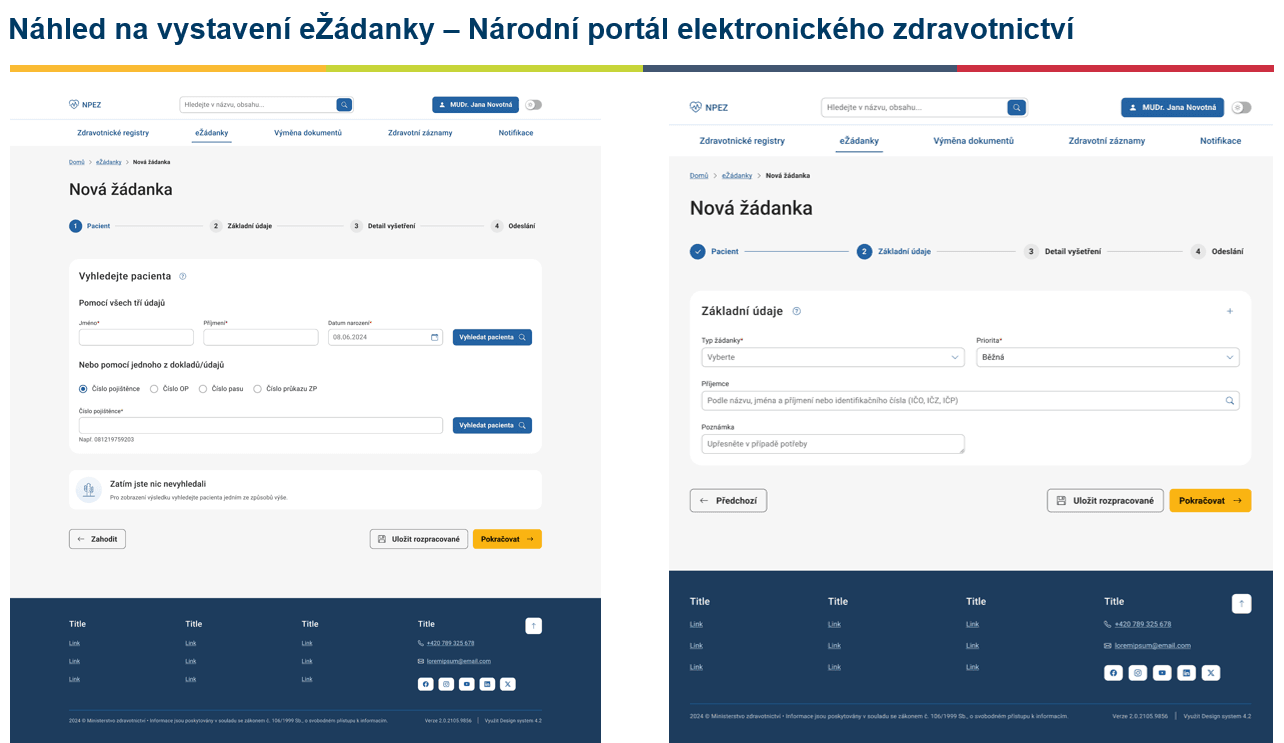
Zdroj: přednáška BC. Petra Foltýna
Takže zásadní je, aby to spíše vyžadovali pacienti? Přece jen, dnes ve spoustě případů nemusí pacient kvůli třeba pravidelným lékům ani do ordinace. Což by ulehčila i elektronická žádanka.
Ano, ale která generace pacientů? O tom se také vede diskuse. My dva nejspíše nebudeme mít problém využívat elektronický recept, ale žijícím rodičům či prarodičům, kterým je 80, už to dělá problém. Podle průzkumů je zhruba 50 procent lidí nad 75 let rezistentních vůči takovým změnám. Kolik z nich jsou pacienti? V podstatě všichni. Postupně je ale zase bude doplňovat naše generace. Chce to čas.
Ještě nám zbývají pátý a šestý produkt.
Pátým produktem je telemedicína, kolem které se rozviřuje spousta mylných informací a rozpaků. A zbytečně. V současnosti vzniká pod naším dozorem komplexní telemedicínský produkt ve Fakultní nemocnici v Olomouci a ten zahrnuje tři oblasti. První oblast je legislativní a metodická. Druhá platforma představuje centrální systém, do kterého se napojí všechna data, a třetí oblast je testovací. V praktické rovině to bude vypadat tak, že vznikne zhruba 20 míst (podle různých lékařských odborností) a na každém z nich bude nějaká skupinka pacientů s přístroji posílající nějaká data do centrální platformy.
Typický příklad: budete ležet na lůžku na interně a mít nasazené například něco jako chytré hodinky, které jsou schopné měřit saturaci a třeba tlak. Data jsou následně posílána na centrální platformu a vyhodnocena. Pacient se tak ocitá v telemedicínské intervenci. Podobných intervencí pojede několik. Tento projekt slouží k vytvoření komplexního produktu, který se jmenuje telemedicínské řešení pro další využití. Na současném projektu si ověřujeme životaschopnost konkrétních typů produktů, jak to má fungovat, zabezpečení. Pokud se vše udělá správně, tak by měla zdravotní pojišťovna, která nemá v současnosti v úhradové vyhlášce podobná telemedicínská řešení, ho být schopna do budoucna akceptovat, protože bychom projektem vyhodnotili, že jde o efektivní a přínosné řešení v péči o pacienta. V polovině roku 2026 se vyhodnotí a rozhodne, jestli to bude FN Olomouc provozovat dál celé sama, nebo si to vezme pod sebe ministerstvo zdravotnictví, které je ve skutečnosti vlastníkem. Když si nemocnice program nechá, tak ministerstvo bude platit odpovídající částku ročně za podporu a provozování řešení (to je nyní v řešení). Možností je i poskytnutí řešení dalším organizacím jako komponenta, nebo se to poskytne jako modelové řešení.
Ještě bych přidal šestý produkt – kmenové zdravotnické registry, které poskytnou data pro národní portál a budou zdrojem informací pro všechny nemocniční systémy. Napojují se na něj registry ministerstva vnitra a dopravy z důvodu poskytnutí informací o zbrojních průkazech a také z důvodu poskytnutí inline informace o způsobilosti k řízení motorových vozidel. To půjde poměrně snadno, existuje ale větší problém.
Jaký?
Větším problémem je napojení na všechny informační systémy v zemi. Znám třeba pracovní prostředí Fakultní nemocnice v Ostravě, kde jsem pracoval. Je zde databáze zhruba milionu pacientů s daty narození, bydlištěm, rodnými čísly. Rodinný stav nebo bydliště se často mění a záznamy se někdy liší v jednotlivých nemocnicích a ambulancích. Vytvořit tak jeden správný záznam je nesmírně složité a už letos na konci září spustíme prvně ve velkých nemocnicích tzv. čištění kmene. Určitě se zjistí velké rozdíly. Jsme ale nabádáni k optimismu, protože údajně Všeobecná zdravotní pojišťovna slaďuje kontakty s jednotlivými lékaři už léta, takže ta by měla mít data takřka v pořádku. Ve zbytku ambulancí a nemocnic pojedeme nejspíše stylem ověření, kdy lékaři vyskočí v počítači okno s několika adresami pacienta a on se ho přímo zeptá, kterou chce používat jako první a kterou druhou, či třeba nějakou nahradit.
Dobrovolné napojení do elektronického systému
Kdy mohou lékaři očekávat napojení na systémy elektronického zdravotnictví?
Postupně od ledna do konce roku 2026 se mohou jednotlivé nemocnice i ambulance napojovat. Teď ale popíšu typickou složitost. Česká republika má zhruba 200 zdravotnických zařízení rizikového typu, které využívají asi osm produktů od celkem šesti různých výrobců informačních systémů. Je to složité, ovšem zde se domluvíme. Dále ale máte ambulantní sféru, která zahrnuje zhruba 20 tisíc uživatelů využívajících asi 18 produktů od 11 výrobců, o kterých víme. Jenže v konečném počtu figuruje na českém trhu takových výrobců i stovka a my nejsme schopni je všechny zmapovat.
Některé ambulance mají vlastní systémy, některým lékařům vytvoří ambulantní systém třeba nějaký soused ajťák nebo syn. Proto bude procedura napojení tak složitá. Proto u nemocničních zařízení bychom měli být v roce 2027 v komplexním propojení. U ambulantních to půjde rychle v případě, že využívají větší lékařské systémy typu PC doktor. Zástupci některých velkých výrobců komunikují poměrně pravidelně, připravují se a sledují legislativu. Jenže jsou desítky dalších výrobců, kteří ani nemusí vědět, že se něco chystá. Je spousta starších lékařů, kteří mají své pacienty a své zázemí a nebudou na tom chtít nic měnit.
Máte možnost upozornit i menší ambulance a lékařské praxe na možnost napojení?
Zatímco elektronický systém je pro spoustu lékařů velkou neznámou, pravděpodobně budou již od ledna roku 2026 využívat benefitů na portále elektronického zdravotnictví, aby mohli nahlédnout do registru řidičských průkazů a zbrojních průkazů. Je připraveno, že pokud se sem lékař přihlásí třeba přes bankovní identitu a zadá si profil svého pacienta a bude jeho ošetřujícím lékařem, tak se mu tam možnost napojení objeví také. A ano, je možné, že ještě v roce 2030 bude několik lékařů, kteří se zcela vyhnuli elektronickému zdravotnictví, a když jen něco potřebují, vlezou do portálu, ale do společného systému ne.
Jak budou data zabezpečená? A může jakýkoli lékař nakouknout na pacienty do dokumentace? Otázkou jsou také finance. Zatímco velké ambulantní řetězce a nemocnice dosáhly na dotace pro připojení do systému, malí soukromníci doslova ostrouhali. Jaké se pro ně hledá řešení, nebo si zaplatí připojení do systému ze své kapsy? A kolik? Na tyto a další otázky odpovídal ředitel Národního centra elektronického zdravotnictví Bc. Petr Foltýn v druhé části rozhovoru.
Autorka: Pavlína Zítková
Foto: Ministerstvo zdravotnictví ČR
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
