Počátky série konferencí Lékařská etika a komunikace v medicíně sahají do roku 2011, kdy PhDr. et PhDr. Radek Ptáček, Ph.D., a doc. MUDr. Petr Bartůněk, CSc., považovali za důležité vyzdvihovat toto někdy opomíjené téma. Při příležitosti letos vydané monografie Etika a komunikace v medicíně se uskutečnil i další ročník konference, a to 4. listopadu 2025 v Domě lékařů ČLK. Jak se v čase proměnil vztah lékaře a pacienta? Funguje komunikace v medicíně dobře? Kde jsou mezery?
reklama
reklama
Letošní ročník se konal popatnácté a hned v úvodu prezident ČLK MUDr. Milan Kubek zavzpomínal na profesora Ptáčka, od jehož úmrtí uplynul více než rok.
„Profesor Ptáček byl velký vizionář, sršel nápady a neustále vymýšlel nové a nové projekty. A na rozdíl od některých jiných vizionářů a snílků dokázal své vize také uskutečňovat. Nejenže snil, ale především sám tvrdě pracoval a svým příkladem dokázal strhnout ostatní. Vždy se snažil, aby vzdělávací akce organizované a garantované komorou byly nejen odborně kvalitní, ale také tematicky pestré. Nebál se přicházet s návrhy jazykových kurzů, psychologických kurzů, kurzů sebeobrany nebo s výukou rétoriky. Správně razil zásadu, že lékař by se měl vzdělávat komplexně, a nejen ve svém úzce vymezeném oboru,“ připomněl prezident ČLK.
Nedílnou součástí odkazu, který profesor Ptáček v České lékařské komoře zanechal, jsou právě každoroční konference věnované různým aspektům lékařské etiky. A i když panovaly obavy, že letošní konference bude poslední, docent Bartůněk v závěru všechny uklidnil, že štafetový kolík pro další ročníky přebírá lékařka urgentní medicíny MUDr. Mgr. Jana Šeblová, Ph.D., FESEM. Co zajímavého ale zaznělo v letošním ročníku?
reklama
Podceňování důležitosti komunikace v medicíně
Komunikace v medicíně je kritická, a to nejen proto, aby se pacient cítil subjektivně lépe, ale také aby se lékař z celého průběhu komunikace cítil lépe. Ve své přednášce ukázala Martina Sebalo Vňuková, MSc., Ph.D., na analýzách soudních případů ze Spojených států amerických, že komunikační selhání byla příčinou až 80 procent vážných medicínských chyb a že více než 7000 z 23 000 soudních případů bylo způsobeno právě selháním v komunikaci. To má dopady nejen finanční (1,7 miliardy dolarů v nákladech na lékařské chyby), ale i humánní (téměř 2000 preventabilních úmrtí ročně).
„Je potřeba si uvědomit, že informace, které lékař pacientovi sdělí, nemusejí být tytéž informace, které si pacient z dané komunikace odnese. Lékař předává určitý obsah, faktická data. Pacient ale nejdříve slyší tón hlasu, vnímá, jak se na něj lékař dívá, zda je mu sympatický. Pacient má své úzkosti a očekávání a každý má také rozdílnou úroveň zdravotní gramotnosti,“ upozornila Vňuková.
Uvádí se, že až 12 milionů lidí ročně zažije diagnostickou chybu kvůli selhání v komunikaci a že až 15 procent všech komunikačních interakcí obsahuje nějakou chybu. A kde se komunikace, zejména v nemocnicích, rozpadá nejčastěji? Při předávání pacientů ve službách (až v 80 procent případů).
„I Radek Ptáček nás vždy učil, že pacient není jen číslo a diagnóza. Pacient je lidská bytost a máme s ním jednat adekvátně. Doporučovaná strategie zahrnuje strukturované tréninky, praktická cvičení a především pokračující vzdělávání. Nelze očekávat, že lékař vycházející ze školy je hotový a vždy připravený komunikovat o všem s pacientem. Je potřeba integrovat pokračující vzdělávání a lékaři potřebují zpětnou vazbu. Často ani nevědí, kde chybují, nebo zda vůbec chybují, pokud žádnou zpětnou vazbu nedostanou,“ dodala Vňuková.
Mezi klíčové mechanismy selhání patří:
• Přerušování pacienta: Lékař standardně přeruší pacienta po 11–18 sekundách → ztráta klíčových informací.
• Nadužívání odborného jazyka: Diagnózy, termíny a zkratky bez vysvětlení → pacient nerozumí léčbě.
• Ignorování neverbálních signálů: Úzkost, nejistota nebo bolesti nejsou reflektovány → pokles důvěry.
• Sdělování diagnózy bez zjištění preferencí pacienta: Někteří pacienti chtějí detail, jiní ne; preferenční mismatch zvyšuje stres.
• Absence struktury při sdělování špatných zpráv: Chaotická komunikace → dezorientace, zhoršené zvládání situace.
• Bagatelizace emocí: „Nemusíte se bát“, „To nic není“ → invalidace, horší spolupráce.
Komunikace se navíc mírně liší mezi jednotlivými lékařskými obory a v následujících odstavcích si popíšeme jak.
Komunikace s rodiči a dětmi
Komunikace s dětmi je specifická a je potřeba zohlednit vývojové hledisko, stejně jako individuální potřeby dítěte a jeho rodinný kontext. Právě rodina hraje v komunikaci zásadní roli.
„Z pohledu vývojových fází je v kojeneckém a batolecím věku samozřejmě rodič stěžejní osobou. Nicméně se ukazuje, že pokud je lékař schopen navázat kvalitní kontakt i s velmi malým dítětem, výrazně to posiluje i vztah s rodičem. Ten totiž vidí zájem ze strany lékaře a roste tím jeho důvěra,“ uvedla na konferenci Mgr. Zuzana Kocábová z Oddělení klinické psychologie FN Motol.
V navazování vztahu s dítětem hraje významnou roli humor. „Prováděli jsme dlouhodobý výzkum zaměřený na zvládání situace dětmi před chirurgickými zákroky. Měli jsme kontrolní skupinu bez klauna a skupinu s klaunem a ukázalo se, že děti, u kterých byl přítomen klaun, zvládaly čekání na zákrok výrazně lépe. Vykazovaly více pozitivních emocí, méně negativní vokalizace (tj. pláč a pobrekávání) a tento efekt přetrvával i poté, co klaun odešel. Zajímavé bylo, že při čekání na zákrok měli výrazně lepší náladu také rodiče. Zlepšuje se tak nejen celkové prožívání situace, ale i schopnost komunikace,“ vysvětlila Kocábová.
Samostatnou kapitolou jsou děti staršího školního věku a dospívající. Mgr. Kocábová se zaměřila na dospívající po transplantaci a výzkumné zdroje uvádějí, že více než 50 procent z nich nespolupracuje.
„Vedli jsme s nespolupracujícími dětmi po transplantaci ledviny kvalitativní rozhovory a ukázalo se, že mezi nejdůležitějšími protektivními faktory byl vztah s rodiči a důraz na kvalitu života. Mezi rizikové faktory pak patřila deprese, vyčerpání, snaha nemoc popřít a tendence její závažnost podceňovat,“ přiblížila problematiku Zuzana Kocábová.
Zásadní je podle Kocábové zapojování dospívajícího do komunikace o léčbě a do rozhodování o jejím dalším průběhu. „Je to velmi důležitý faktor, který předchází nespolupráci dospívajícího. Studie ukazují, že čím více je pacient zapojen, tím je spokojenější s léčbou a má větší tendenci spolupracovat a nemoc nepodceňovat,“ uzavřela svoji přednášku.
Specifika komunikace v onkologii
Onkologie je v současnosti velmi aktuálním tématem, což dokládají i statistiky onkologicky nemocných pacientů.
Jak je vidět v grafu 1, absolutní počet nově diagnostikovaných pacientů neustále narůstá (fialová křivka). Tomu však neodpovídá nárůst počtu onkologů a zdravotních sester, kteří o pacienty pečují.
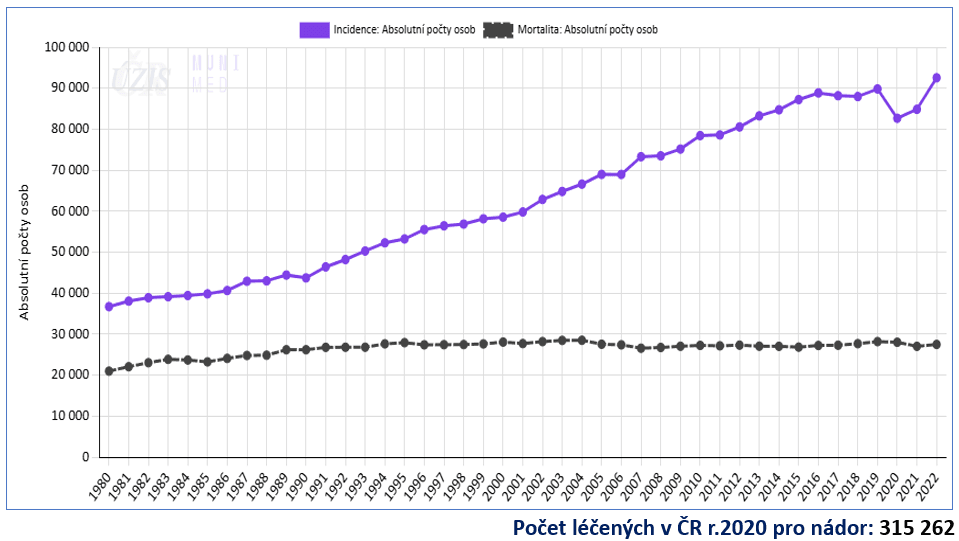
Graf 1: Vývoj počtu nově diagnostikovaných onkologických pacientů a vývoj počtu zemřelých onkologických pacientů (zdroj: ÚZIS, www.svod.cz)
Prof. MUDr. Samuel Vokurka, Ph.D., z Onkologické a radioterapeutické kliniky a Centra paliativní a podpůrné medicíny LFP UK a FN Plzeň upozornil, že komunikace s onkologickými pacienty je velmi náročná činnost, která vyžaduje vždy individuální přípravu a vedení. Péče o pacienty s nevyléčitelným onemocněním přináší každodenně eticky i komunikačně složité situace.
„Z dat i zkušenosti jednoznačně vyplývá, že je výrazně omezený čas na přímý kontakt s pacientem – jak na začátku, tak v průběhu léčby. Je to dáno omezenými zdroji a kapacitami, a přitom máte přirozenou snahu vyjít co největšímu počtu pacientů vstříc. Nenecháte je přece trápit se novou diagnózou,“ upozornil profesor Vokurka a dodal:
„Jednou z cest, jak podpořit každodenní onkologickou praxi, je nabídka jednoduchých komunikačních kurzů, aby se lékaři naučili základním technikám sdělování závažných informací. Důležité je připomínat také etické a právní rámce a aspekty paliativní medicíny. Správná technika komunikace může do určité míry šetřit čas, zároveň komunikaci zefektivnit a posílit důvěru jak u pacientů, tak u zdravotníků.“
Mezi další přínosné kroky by podle profesora Vokurky patřila včasná implementace principů paliativní medicíny u „paliativně relevantních“ pacientů, dostupnost supervize, péče o duševní i fyzické zdraví zdravotníků a podpora rozšiřování kompetencí sester v dílčích oblastech komplexní a podpůrné péče.
S onkologií úzce souvisí komunikace s vážně nemocnými a umírajícími, na kterou se zaměřila PhDr. Jana Woleská, Ph.D. „Taková komunikace má několik významů. Na začátku je klíčové zmírnit úzkost, depresi a existenciální strach pacienta a motivovat ho ke spolupráci. Je nutné myslet na důstojnost pacienta i jeho autonomii,“ uvedla.
U pacienta s nevyléčitelnou nemocí nebo u umírajícího člověka dochází ke ztrátovému procesu – ubývají fyzické síly, mění se identita, pacient přichází o řadu svých sociálních rolí a jeho plány se zužují. To je přirozené a komunikace tomu musí být přizpůsobena.
„V takové chvíli je důležité být laskavý a zároveň zůstat lidský. Na všech svých přednáškách říkám, aby se lékaři a zdravotníci sami sebe zeptali: Chtěli byste potkat sami sebe na druhé straně? Pokud je odpověď ano, je to v pořádku. Pokud ne, je potřeba se sebou něco začít dělat,“ uzavřela Woleská.
Pod tlakem v urgentu
Obecně se často klade větší důraz na verbální složku komunikace, ale co ta neverbální? MUDr. Mgr. Jana Šeblová, Ph.D., FESEM, lékařka urgentní medicíny, podotkla, že se pohybuje v situacích, kdy jsou pacienti i jejich příbuzní v extrémním stresu, a právě neverbální projev je v takových chvílích nesmírně důležitý.
Pomoc na záchrance nebo na urgentním příjmu se podle Šeblové poskytuje celému spektru pacientů – podnikatelům, lidem s kognitivními poruchami, osobám z okrajových skupin obyvatel (např. bezdomovcům či lidem z vyloučených lokalit), dětem (u nichž jsou často vystresovaní rodiče) i cizincům. Péče se navíc poskytuje v různorodých prostředích, jednoduše tam, kde člověk právě potřebuje pomoc. Záchranáři se proto musejí přizpůsobit místu i způsobu komunikace.
Jaký komunikační styl je v takových situacích vhodný? Odvíjí se to vždy od konkrétní situace. „Styl by měl být nekonfrontační a zaměřený na vyřešení problému. Někdy pacient potřebuje ryze medicínskou radu, jindy psychologickou podporu a často i pomoc v sociální rovině. Přístup by měl být empatický, respektující a vyžaduje celoživotní práci s vlastními předsudky – tedy uvědomit si je a aktivně s nimi pracovat,“ uvedla Šeblová. Dodala také, že specifická je komunikace při hromadných neštěstích, kdy je nutné přepnout na direktivní a stručný styl.
(Detailnější rozbor komunikace v urgentní medicíně je uveden v knize Etika a komunikace v medicíně.)
Můj praktik, moje vrba
A na závěr stojí za to zmínit specifika komunikace ve všeobecném praktickém lékařství, protože právě s praktickým lékařem se většina z nás setkává nejčastěji. Mezinárodní dotazníkový průzkum PaRIS zaměřený na zkušenosti pacientů s péčí poskytovanou v ordinacích praktických lékařů a na hodnocení jejích výsledků ukázal, že kvalitu péče a pacientskou spokojenost výrazně ovlivňují také neklinické aspekty – především komunikace a etické aspekty péče. (Průzkumu se účastnilo 107 000 pacientů a 1800 praxí z 19 zemí OECD, z toho 4136 pacientů a 110 praxí v ČR.)
Mezi klíčové prvky komunikace v ordinaci podle doc. MUDr. Bohumila Seiferta, Ph.D., patří aktivní naslouchání, empatie a respekt, srozumitelnost a schopnost adaptace i partnerský přístup. I proto obsahuje například kniha Všeobecné praktické lékařství rozsáhlou kapitolu věnovanou komunikaci a pro praktické lékaře se pravidelně pořádá celá řada komunikačních kurzů.
„Vztah praktického lékaře a pacienta je kontinuální, což je významný rozdíl oproti jiným oborům. Data ukazují, že kvalita tohoto vztahu ovlivňuje nejen počet ošetření na pohotovosti či hospitalizací, ale dokonce i celkovou mortalitu. Čím déle je pacient ve stabilním vztahu se svým praktickým lékařem, tím má lepší parametry mortality – a to velmi výrazně,“ upozornil docent Seifert.
Autor: Pavlína Zítková
Foto: Martin Kubica
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
