Dohodovací řízení čekají změny: místo meziročního handlování mají rozhodovat data až na úroveň okresů a nemocnic
Podoba dohodovacího řízení o úhradách zdravotní péče se má zásadně změnit. Ministerstvo zdravotnictví chce opustit model, kdy se na jaře odehrála několik týdnů trvající jednání o meziročním nárůstu úhrad a jejich výsledek se následně propsal do úhradové vyhlášky. Nově má jít o kontinuální, datově podložený proces, který nebude řešit jen objem peněz na příští rok, ale také strukturu péče, kapacity sítě a dlouhodobou udržitelnost systému.
reklama
reklama
Ministerstvo zdravotnictví ve spolupráci s Ústavem zdravotnických informací a statistiky představilo nová data a analytické podklady, které mají změnit průběh dohodovacího řízení k úhradové vyhlášce. Přestože jsou připravována primárně pro cyklus jednání o roce 2027, ministr zdravotnictví Adam Vojtěch v následné diskusi upřesnil, že samotná úhradová vyhláška pro rok 2027 ještě musí vycházet ze stávající legislativy. Připravovaná komplexní úprava zákona o veřejném zdravotním pojištění, která má nový model dohodovacího řízení plně zakotvit – včetně širšího obsahu a víceletého horizontu – zatím schválena není. Letošní postup tak bude do určité míry pilotním krokem v rámci současného zákonného rámce.
Podle Adama Vojtěch je cílem detailních dat podpořit věcnou dohodu napříč segmenty zdravotnictví a zároveň připravit systém na demografické změny v následujících letech. „Dohodovací řízení musí stát na přesných datech, nikoli na dojmech. Proto zpřístupňujeme nejrozsáhlejší datovou základnu, jaká kdy byla pro tento proces k dispozici. Všichni účastníci jednání i občané tak mají stejné informace o dostupnosti péče, vývoji nemocnosti i potřebách pacientů v jednotlivých regionech. Jen tak můžeme dospět k dohodě, která bude odpovídat reálným potřebám systému,“ dodal a zdůraznil, že ministerstvo chce z dohodovacího řízení vytvořit platformu pro systematickou debatu o budoucnosti zdravotnictví.
„Chtěli bychom, aby dohodovací řízení bylo komplexnější, a aby probíhalo výhledově prakticky celý rok. Aby neprobíhalo jen v období od jara do konce května, kdy se poskytovatelé zdravotní péče a pojišťovny setkali a dohodli se, ale aby mezi nimi probíhala kontinuální debata o tom vlastně, jak má zdravotnictví vypadat do budoucna,“ upřesnil.
reklama
Vyrovnané saldo a vyšší platba za státní pojištěnce
Ještě před samotným vyjednáváním je klíčové nastavit finanční rámec. V tomto směru ministr potvrdil, že ministerstvo chce v příštím roce navrhnout zvýšení platby za státní pojištěnce. „My určitě budeme navrhovat navýšení platby za státní pojištěnce. Je to něco, co bylo i avizováno, protože v tomto roce to z důvodu stavu rozpočtu, o kterém jsme se do velké míry přesvědčili, nebylo možné. V příštím roce ta jednání určitě povedeme, a to navýšení by mělo být signifikantní,“ řekl ministr zdravotnictví.
Zároveň však jasně vymezil mantinely. Úhradová vyhláška podle něj musí být po letech schodků vyrovnaná. „Pokud jde o úhradovou vyhlášku a její parametry, respektive to, jestli má být vyrovnaná, ano, nesporně si myslím, že musí být vyrovnaná po těch letech deficitního hospodaření,“ zdůraznil. Důvod je podle něj zřejmý: „Dneska už ty rezervy bohužel nejsou k dispozici, nebo jsou velmi výrazně ztečeny, tak si nemůžeme dovolit další zásek deficitní úhradové vyhlášky.“
Ministerstvo tak chce zabránit opakování situace, kdy zdravotní pojišťovny kryly schodky z rezerv a dostávaly se do napjaté finanční pozice. Vyrovnané saldo má být do budoucna nejen politickým závazkem, ale i legislativně zakotveným pravidlem.
Otázkou zůstává, jak se pojišťovny popasují se stále nákladnější péčí. „Zdravotnictví není perpetuum mobile a bez peněz fungovat nemůže. Pokud nechceme omezovat dostupnost a kvalitu zdravotní péče, tak rostoucí náklady musí pojišťovny zaplatit. Trik s přesunem 8 miliard korun od Všeobecné zdravotní pojišťovny k menším pojišťovnám opakovat nelze a na zvýšení pojistného, které by bylo spravedlivým řešením, politici nemají odvahu. V podstatě tedy nezbývá nic jiného než přiznat, že automatická valorizace platby za tzv. státní pojištěnce prosazená ministrem Válkem, nebyla ničím jiným než poukázkou na permanentní chudobu českého zdravotnictví. Ekonomická destabilizace systému veřejného zdravotního pojištění není důsledkem „rozmařilých“ úhradových vyhlášek. Ty jsou naopak zejména vůči soukromých lékařů nespravedlivě restriktivní. Ekonomické problémy jsou důsledkem podvázání příjmů pojišťoven. Valorizace platby za státní pojištěnce bude nezbytná, a pokud má oddálit kolaps systému, pak odhaduji, že z kapes daňových poplatníků, stát totiž jiné peníze nemá, bude muset za děti, důchodce, nezaměstnané a uprchlíky připlatit měsíčně cca 200 korun,“ řekl pro Našezdravotnictví.cz prezident České lékařské komory Milan Kubek.
Od vyhlášky k dohodě a konec plošných opatření
Změna se má dotknout i samotného vztahu mezi dohodou a úhradovou vyhláškou. Náměstek ministra Ladislav Švec připomněl, že vláda již ve svém programovém prohlášení deklarovala posílení role dohody. „Jinými slovy, že význam úhradové vyhlášky má být postupně nahrazován dohodou, a úprava toho dohodovacího řízení, zejména pro ty segmenty, které se nebudou chtít dohodnout nebo se nedohodnou, bude koncipována tak, aby pro ně takové rozhodnutí bylo spíše nevýhodné než výhodné, to znamená, že nová úprava by měla motivovat všechny k tomu, aby se dohodnout chtěli,“ uvedl.
Současně zdůraznil, že ministerstvo nechce nadále spoléhat na plošná řešení. „Plošná opatření nefungují a fungovat nemohou. Každý region má jiné potřeby, a právě proto zveřejňujeme detailní data, která umožní individuální dohody mezi pojišťovnami a poskytovateli. Cílem je řešit konkrétní problémy v konkrétních místech – ať už jde o nedostupnost péče, nadbytečné kapacity nebo potřebu rozvoje nových služeb,“ uvedl Švec na tiskové konferenci.
Dohodovací řízení se má podle něj zásadně rozšířit. Nemá se týkat pouze ceny a výše úhrad, ale i struktury sítě, personálních kapacit či plánování vývoje v horizontu pěti až deseti let. Zároveň by nemělo být omezeno na několik měsíců v roce, ale probíhat průběžně, s využitím společných a transparentních dat.
Nový datový balík pro odbornou i laickou veřejnost
Ústav zdravotnických informací a statistiky pod vedením Ladislava Duška představil na tiskové konferenci také soubor otevřených dat, který je podle ministerstva nejrozsáhlejší v historii dohodovacího řízení. Nově publikovaná data zahrnují více než 50 datových sad v osmi dimenzích a jsou veřejnosti i odborníkům dostupná v otevřených formátech včetně přehledných tabulek, aby s nimi mohli pracovat všichni účastníci za stejných podmínek. Konkrétně se jedná o tyto dimenze:
• DIMENZE 1. Ceny a objemy
• DIMENZE 2. Vývoj personálních nákladů
• DIMENZE 3. Nákladová struktura poskytovatelů zdravotních služeb
• DIMENZE 4. Seznam výkonů
• DIMENZE 5. Struktura pojištěnců a náklady zdravotních pojišťoven
• DIMENZE 6. Produkce a náklady segmentu lůžkové péče
• DIMENZE 7. Produkce a náklady komunitních ošetřovatelských služeb
• DIMENZE 8. Produkce a náklady jednodenní péče
„Nová data nám umožňují poprvé detailně modelovat budoucí potřeby zdravotních služeb podle regionů, věkových skupin i typů péče. Bez těchto informací nelze efektivně plánovat kapacity ani reagovat na stárnutí populace a rostoucí tlak na dlouhodobou a následnou péči. Data jsou klíčovým nástrojem nejen pro dohodovací řízení, ale i pro strategické rozhodování celého systému,“ vysvětlil Dušek význam nové datové podpory.
Zároveň už na briefingu zdůraznil praktický rozměr: „Tím hlavním cílem je zajistit jednotný přístup ke stejným informacím jak pro zdravotní pojišťovny, tak pro poskytovatele a jednotlivé segmenty, upozorňovat je exaktně na slabá místa, která existují v každém regionu trošku jiná, a umožnit to dohadovací řízení nasměrovat k tomu, aby v maximální možné míře byly ty dostupné zdroje směřovány vlastně k posílení dostupnosti a kvality péče.“
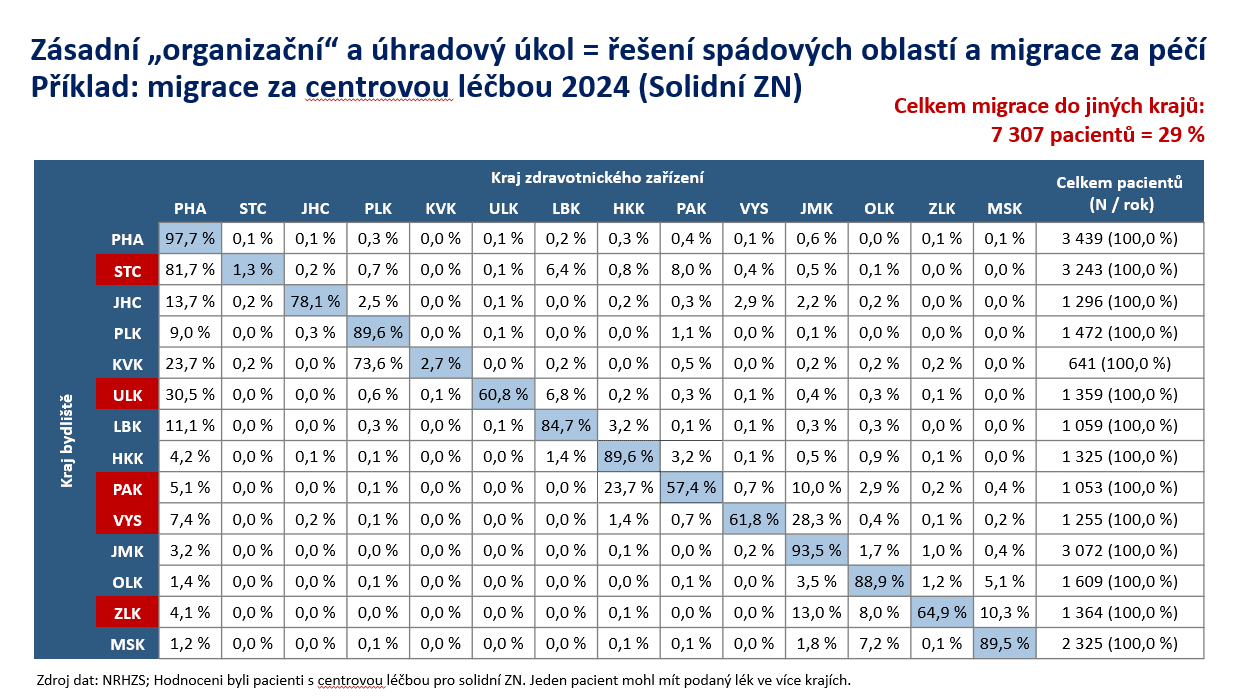
Data jdou až na úroveň obcí s rozšířenou působností, okresů i jednotlivých nemocnic. Umožňují sledovat dostupnost péče, vyhodnocovat regionální rozdíly v zajištění jednotlivých segmentů, analyzovat počty výkonů podle nemocnic i modelovat budoucí potřeby zdravotních služeb.
Stárnutí populace a tlak na dlouhodobou péči
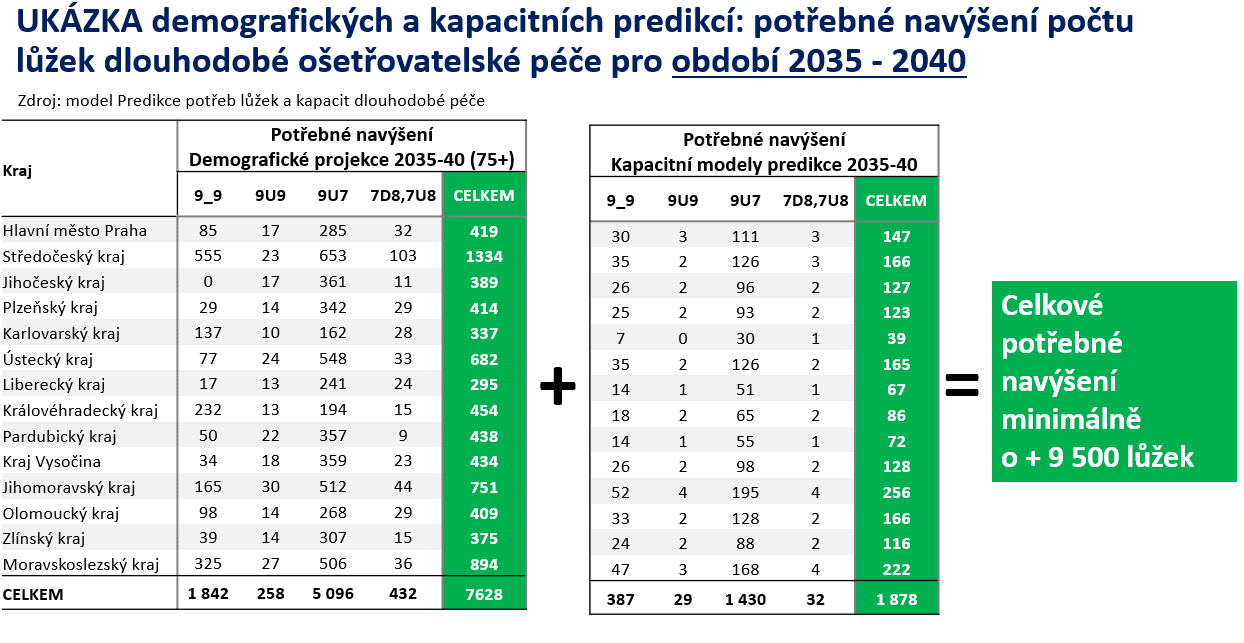
Aktuální demografické projekce potvrzují, že česká populace v příštích patnácti letech výrazně zestárne. Počet obyvatel ve věku 80 a více let vzroste více než dvojnásobně a dramaticky se zvýší potřeba dlouhodobé a následné péče. Z dnešních přibližně 550 tisíc pacientů vyžadujících dlouhodobou ošetřovatelskou péči může být kolem roku 2040 téměř 760 tisíc.
„Jestli něco je výzvou k nějakým úpravám v naší struktuře, nejenom lůžkového fondu, tak tady toto,“ konstatoval Dušek. Bez restrukturalizace systému podle něj nebude možné zvládnout očekávaný nárůst potřeb.
Současně dlouhodobě klesá objem akutní lůžkové péče. Tento trend je výsledkem efektivnější léčby, rozvoje jednodenní chirurgie a moderních postupů. Znamená však nutnost postupného převodu části akutních kapacit do oblasti následné a dlouhodobé péče. Modelové predikce hovoří o potřebě restrukturalizace minimálně 9 500 akutních lůžek.
Výraznou výzvou bude i porodnictví. Data potvrzují pokračující pokles porodnosti a nutnost přizpůsobit síť porodnických zařízení reálnému počtu porodů při zachování kvality a dostupnosti péče.
Otevřená datová základna má podle zástupců poskytovatelů význam i pro samotné řízení nemocnic. „Pokud máme odpovědně řídit kapacity našich nemocnic, potřebujeme pracovat se stejnými daty jako stát a zdravotní pojišťovny. Nové analytické podklady nám umožňují strategicky plánovat změny ve struktuře pacientů, optimalizovat podíl akutních a následných lůžek a pružně upravovat rozsah poskytovaných služeb podle reálné potřeby,“ řekl ředitel Fakultní nemocnice Královské Vinohrady a Fakultní nemocnice Bulovka Petr Kolouch.
Data tak nemají sloužit jen jako podklad pro vyjednávání o úhradách, ale i jako základ pro investiční rozhodování a plánování zdravotnické infrastruktury.
Důležitost dat potvrdil i prezident České lékařské komory Milan Kubek. „Informace jsou pro správná rozhodnutí samozřejmě nezbytná, a jistě dobře že Národní zdravotnický informační systém existuje. Konkrétní využití informací o tom, kde je velký nedostatek lékařů a kde je naopak tento nedostatek ještě větší, to však nebude jednoduché,“ upozornil a rovnou dodal proč:
„Na rozdíl od některých jiných zemí my nemáme státní zdravotnictví, ale síť navzájem při léčení pacientů spolupracujících, ale po ekonomické stránce v podstatě si konkurujících poskytovatelů zdravotních služeb. A nemáme ani jednu jedinou státem řízenou zdravotní pojišťovnu, nýbrž několik pojišťoven, které by si v představách vládnoucích politiků měly do budoucna vzájemně ještě více konkurovat než dnes.“
Autorka: Pavlína Zítková
Foto: Pavlína Zítková
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
