Co říká aktuální výzkum o sexuálním chování Čechů? Jak se diagnostikuje a léčí kompulzivní sexuální chování? Nebo jaký je současný přístup k léčbě genderového nesouladu? Na tyto a další zajímavé otázky odpovídali řečníci v rámci série konferencí Rady pro zdraví, kterou pořádá vždy první úterý v měsíci Česká lékařská komora. Hlavním tématem konference konající se 3. března byla sexuologie.
reklama
reklama
Sexuologie patří k oborům, kde se medicínský výzkum rychle promítá do klinické praxe. Přednášky na konferenci Rady pro zdraví proto nabídly přehled aktuálních poznatků – od výsledků studie CzechSex o sexuálním chování české populace přes diagnostiku kompulzivního sexuálního chování, péči o osoby s genderovým nesouladem až po nové přístupy k léčbě erektilní dysfunkce.
Češi mají méně sexu, ale většina je spokojená
Psychosexuoložka Mgr. Kateřina Klapilová, Ph.D., z Národního ústavu duševního zdraví představila na konferenci Rady pro zdraví výsledky rozsáhlého výzkumu CzechSex, který poprvé přináší komplexní a mezinárodně srovnatelná data o sexuálním chování české populace.
„CzechSex je vlastně prvním komplexním a mezinárodně srovnatelným sběrem dat v oblasti sexuálního zdraví, chování a wellbeingu české populace. Tato data pro nás byla klíčová získat a snažili jsme se o to dlouhých deset let,“ uvedla Klapilová.
Výzkum probíhal v letech 2023–2024 a zahrnoval 6669 respondentů ve věku 18 až 75 let. Dotazník obsahoval přibližně 260 otázek a jeho vyplnění trvalo v průměru téměř hodinu. Reprezentativnost souboru byla zajištěna kvótním výběrem podle pohlaví, věku, vzdělání, regionu a velikosti místa bydliště.
reklama
Studie se zaměřila na široké spektrum témat – od sexuálních zkušeností a partnerských vztahů přes konzumaci pornografie až po sexuální dysfunkce či parafilní preference.
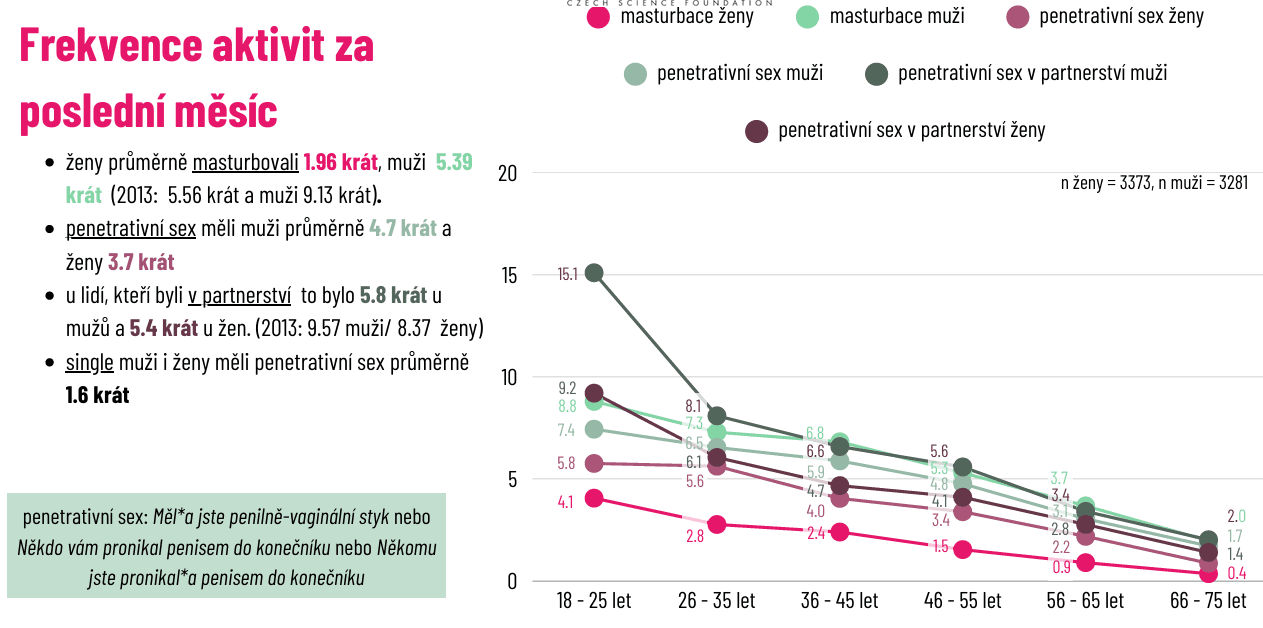
Jedním z nejvíce medializovaných zjištění je pokles frekvence sexuálních aktivit. Data potvrzují trend pozorovaný i v zahraničí – lidé mají méně sexu než dříve. V partnerství mají muži penetrativní sex průměrně 5,8krát měsíčně a ženy 5,4krát, což odpovídá zhruba jedné až dvěma sexuálním aktivitám týdně.
Zároveň se ukazuje, že část populace nemá sexuální zkušenost vůbec. „Nikdy nemělo sex 6 % žen a 7,9 % mužů, ale co bylo vlastně nejzajímavější, máme vzestup absence zkušenosti s periodickými sexuálními aktivitami v té nejmladší generaci,“ upozornila Klapilová[R2.1].
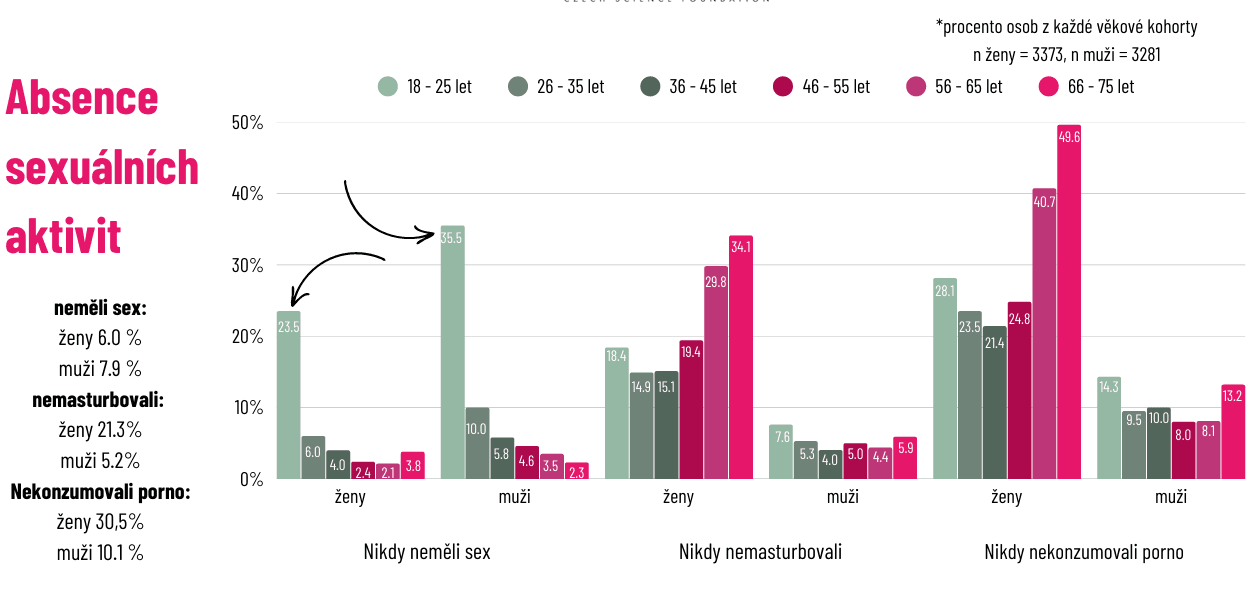
Alarmující titulky v médiích však podle ní neodrážejí celý obraz. Přestože frekvence sexuálních aktivit klesá, většina lidí hodnotí svůj sexuální život pozitivně. „Když se podíváme, jak jsou lidé spokojení se svým sexuálním životem, tak naprostá většina osob byla spíše spokojena,“ uvedla.
Kompulzivní sexuální chování: diagnostika je složitější, než se zdá
Na výzkumná data navázal psycholog Mgr. Filip Šinkner z Národního ústavu duševního zdraví, který se ve své přednášce věnoval tématu kompulzivního sexuálního chování (CSBD) a možnostem jeho diagnostiky a léčby.
Podle Mezinárodní klasifikace nemocí MKN-11 jde o více než šest měsíců trvající vzorec neschopnosti ovládat intenzivní a opakující se sexuální impulzy, který vede k opakovanému sexuálnímu chování. Projevuje se například zanedbáváním jiných oblastí života, neúspěšnými pokusy o kontrolu chování nebo pokračováním navzdory negativním důsledkům. Součástí diagnostiky je také posouzení distresu a vyloučení situací, kdy je chování vysvětlitelné jinou diagnózou nebo pouze morálním nesouladem pacienta s vlastní sexualitou.
Diagnostika však podle Šinknera není tak jednoduchá, jak by se mohlo zdát. „Velmi často za námi lidé přicházejí v akutní fázi partnerských konfliktů a občas i ve chvíli, kdy jsou vyšetřováni policií za nějaké nevhodné chování,“ popsal. Distres tak může být silně situační, a je proto nutné důkladně zvažovat kontext a provést pečlivou diferenciální diagnostiku.
Odhady prevalence se podle studií liší především kvůli rozdílné metodice výzkumu. Ve zvýšeném riziku CSBD se podle některých studií nachází přibližně 3–10 % mužů a 2–7 % žen, přičemž odbornou pomoc vyhledá jen asi 14 % z nich. Česká studie CzechSex uvádí 4,3 % mužů a 1,6 % žen. Výzkum přitom často sleduje pouze některé projevy tohoto chování, například problematické užívání pornografie, přestože kompulzivní sexuální chování může mít řadu různých podob.
Novou výzvou je podle Mgr. Šinkera také rychlý technologický vývoj. Do diagnostiky i samotného sexuálního chování začíná vstupovat umělá inteligence, kterou někteří lidé používají nejen jako zdroj informací o symptomech, ale i jako prostředek sexuálního nebo vztahového uspokojení.
Z hlediska léčby se jako nejúčinnější ukazuje psychoterapie, zejména kognitivně-behaviorální přístup. V některých případech může být doplněna farmakoterapií, například antidepresivy typu SSRI nebo antagonisty opioidů, jako je naltrexon, případně léčbou komorbidních obtíží. Klíčové je přitom porozumět funkci konkrétního chování v životě klienta.
V terapeutické praxi proto následuje několik kroků: edukace o povaze CSBD a jeho odlišení od látkových závislostí, mapování osobního vzorce chování a identifikace spouštěčů, práce s regulací impulzů a hledání alternativních strategií zvládání stresu. Důležité je také nastavení realistických cílů a dlouhodobá práce se změnou chování.
Za problematické Šinkner označil zejména moralizující přístup nebo zjednodušené označení problému jako „sexuální závislosti“ bez hlubší analýzy. Terapeutická práce by měla směřovat především k podpoře sexuálního zdraví a kvality života klienta, nikoliv k prosazování morálních norem. Na pracovišti psychosexuologické ambulance proto aktuálně nabízejí individuální i připravovanou skupinovou terapii pro osoby, které s těmito obtížemi přicházejí. (zájemci mohou psát na e-mail [email protected]).
Alarmující je také skutečnost, že odbornou pomoc kvůli sexuálním potížím vyhledává jen malé procento lidí – podle dat studie CzechSex pouze asi 5 % žen. Pro ty, kteří hledají první kontakt nebo anonymní podporu, je k dispozici například národní linka pro sexuální a genderové zdraví Sexhelp, která poskytuje základní poradenství a pomáhá zorientovat se v dostupné odborné péči.
Zdroj fotografie: ČLK
Genderový nesoulad: medicínská péče je multidisciplinární
Sexuoložka a psychiatrička MUDr. Vanda Lukáčová ze Sexuologického ústavu 1. LF UK a VFN ve své přednášce přiblížila současný přístup k diagnostice a léčbě genderového nesouladu.
„Genderová problematika budí v posledních letech velký mediální a společenský zájem, je často politicky a jinak zneužívaná,“ uvedla MUDr. Lukáčová. „Naši klientelu ale tvoří skuteční lidé, kteří trpí nesouladem mezi biologickým pohlavím a prožívaným genderem, a pokud vyhledají sexuologickou péči, činí tak s vírou v to, že jim některé medicínské zákroky můžou napomoct tuto neshodu narovnat. Medicínská péče o trans lidi je multidisciplinární, většinou koordinována sexuologem. Jen v rámci diagnostického a léčebného procesu se tak potkávají odborníci z oblasti sexuologie, psychologie, endokrinologie, interní medicíny, gynekologie, případně urologie a psychiatrie, dál chirurgie, plastické chirurgie či otorinolaryngologie. V případě dětských a adolescentních pacientů spolupracujeme s dětskými endokrinology, dětskými psychology, psychiatry a pediatry. Proto je nezbytné, aby odborníci ze všech oblastí medicíny měli základní znalosti v této problematice, přehled o aktuálních přístupech a legislativních změnách, používali respektující jazyk, a mohli tak poskytovat péči lege artis,“ vysvětlila.
Významnou změnu v přístupu k této problematice přinesla Mezinárodní klasifikace nemocí MKN-11, která genderový nesoulad již nezařazuje mezi psychiatrické poruchy. Nově je veden v kategorii stavů souvisejících se sexuálním zdravím, což představuje důležitý posun směrem k jeho depsychopatologizaci.
Z biologického hlediska je lidská sexualita založena na pohlavním dimorfismu, tedy rozlišení na mužské a ženské pohlaví. Medicína však zároveň zná řadu stavů, kdy není pohlaví jednoznačné. Sexuologická péče se proto zaměřuje především na psychickou rovinu pohlaví – pohlavní identitu, tedy subjektivní pocit sounáležitosti či nesouladu s vlastním tělem a jeho pohlavními znaky. Tento pocit se podle odborníků vytváří poměrně brzy, obvykle již kolem třetího roku života.
Oproti dřívější diagnóze transsexuality v MKN-10 dnes pojem genderový nesoulad umožňuje širší spektrum sebeidentifikace a není omezen pouze na binární model pohlaví. „Diagnózu nestanovujeme před nástupem puberty, do té doby používáme diagnózu genderového nesouladu v dětství, který nemusí nutně vést k tomu, že genderový nesoulad přetrvá i během adolescence a do dospělosti,“ upřesnila paní doktorka.
Podle dat studie CzechSex se v české populaci sebeidentifikuje jako genderově rozmanité a nebinární osoby přibližně 0,4 % lidí, což odpovídá i zahraničním odhadům.
Proces medicínské tranzice začíná diagnostickou fází vedenou sexuologem, která obvykle trvá šest až dvanáct měsíců. V jejím průběhu pacient absolvuje psychologické, endokrinologické i další odborné vyšetření.
Již před diagnostikou, paralelně s ní, anebo třeba až po nasazení hormonální terapie může běžet sociální tranzice. Tento proces není vázaný na medicínské zákroky. Je vázaný pouze na to, pokud chce člověk podstoupit chirurgické zákroky, a je to nezbytná podmínka k tomu, aby pacientovi zákrok schválila komise pro změnu pohlaví.
Od 1. července 2025 navíc v České republice přestala být podmínkou pro úřední změnu pohlaví chirurgická sterilizace. Podmínky nyní upravuje metodický pokyn Ministerstva zdravotnictví, komplexní legislativní úprava však zatím chybí.
Lukáčová zároveň upozornila, že medicínská tranzice není jednotný proces pro všechny pacienty. Někteří podstupují pouze hormonální léčbu, jiní se rozhodnou pro širší spektrum zákroků. V některých případech dochází také k tzv. detranzici, která podle dostupných dat bývá častěji důsledkem sociálního tlaku, diskriminace nebo komplikací v průběhu tranzice než chybné diagnózy. Odborníci proto zdůrazňují význam mezioborové spolupráce a větší informovanosti lékařů napříč specializacemi. Právě praktičtí lékaři, pediatři či psychiatři se totiž s pacienty s genderovým nesouladem často setkávají jako první.
Erekce 2.0: proč už „modrá pilulka“ nestačí
Závěrečnou přednášku konference přednesl urolog a sexuolog MUDr. Libor Zámečník, Ph.D., FEBU, FECSM, MBA, ze Sexuologického ústavu VFN, který se zaměřil na budoucnost léčby erektilní dysfunkce. Připomněl, že léky typu inhibitorů fosfodiesterázy 5 – například sildenafil – znamenaly v sexuální medicíně zásadní průlom.
Podle něj však současná léčba naráží na své limity. „Pacient 2.0 už nehledá jen symptomatickou léčbu. Ptá se nás, jestli ho vyléčí, jestli existuje kauzální řešení a nejen berlička, kterou si vezme před pohlavním stykem,“ upřesnil MUDr. Zámečník. Lékaři tak musí stále častěji hledat komplexnější přístup k terapii.
Jedním z problémů je skupina takzvaných nonresponderů, tedy pacientů, kteří na běžnou léčbu nereagují. Podle Zámečníka jich může být až mezi 35 a 40 %. Důvodů je více – od postupného stárnutí cévního systému přes nediagnostikovaný hypogonadismus až po chyby v užívání léků. „Někdy pacienti zahájí sexuální aktivitu překotně, nepočkají na dobu, kdy léky začínají fungovat, nebo mohou kolidovat s tučným jídlem, takže reakce penisu nemusí být dostatečná,“ vysvětlil.
Další skupinu tvoří pacienti po náročných operacích v oblasti malé pánve, například po operaci prostaty či kolorektálního karcinomu.
Erektilní dysfunkce přitom podle odborníků není pouze problémem kvality sexuálního života. „Není to jen výstřelek, který nějak omezuje kvalitu života, ale významný klinický marker zdraví cévního systému,“ upozornil urolog a sexuolog během své přednášky. Tepny zásobující topořivá tělesa mají průměr pouze jeden až dva milimetry, a proto se mohou aterosklerotickými změnami poškodit dříve než větší cévy. Erektilní dysfunkce je dnes považována za barometr zdraví cévního systému. Studie zároveň ukazují, že může předcházet infarktu nebo cévní mozkové příhodě o tři až pět let.
Právě proto Zámečník zdůraznil význam mezioborové spolupráce. Praktický lékař může sehrát důležitou roli v základním screeningu, například jednoduchým dotazem na sexuální funkci u mužů po čtyřicítce. Důležitá je také spolupráce s kardiology, protože každý pacient s organickou erektilní dysfunkcí může být potenciálně kardiologickým pacientem. Absolutní kontraindikací užívání inhibitorů PDE5 je přitom jejich kombinace s nitráty. Významnou roli mají i diabetologové – chronická hyperglykemie totiž vede k poškození cév i nervů a ke ztrátě elasticity topořivých těles.
Moderní přístup k léčbě proto podle Zámečníka stojí na synergii více metod. Základem zůstává změna životního stylu – snížení hmotnosti, omezení alkoholu, zanechání kouření a více pohybu. Farmakologickou léčbu lze doplnit například pravidelným podáváním tadalafilu v dávce 5 mg denně, který podporuje regeneraci endotelu. Novější možností je také nízkoenergetická rázová vlna, jež může zlepšit cévní zásobení topořivých těles.
Pokud konzervativní postupy nepomáhají, přichází na řadu léčba druhé linie. Léčebnou možností jsou podle Zámečníka intrakavernózní injekce prostaglandinu E1, které mají vysokou účinnost. V krajních případech lze využít také penilní implantáty, které představují definitivní řešení u pacientů, u nichž jiné postupy selhaly.
Důležitou roli může sehrát také substituční léčba testosteronem u pacientů s prokázaným hypogonadismem. V experimentální fázi se pak nacházejí metody biologické regenerace, například aplikace plazmy bohaté na destičky nebo využití kmenových buněk, které zatím nejsou součástí standardních doporučených postupů.
Na závěr Zámečník shrnul, že erektilní dysfunkce by měla být vnímána nejen jako problém sexuálního života, ale především jako varovný signál celkového zdravotního stavu. „Naším cílem není jen zajistit tvrdou erekci, ale vrátit do sexu spontaneitu a zároveň pacientovi pomoci oddálit kardiovaskulární příhody,“ vyzval nakonec MUDr. Zámečník.
Všechny prezentace řečníků včetně celého videozáznamu konference jsou k dispozici na webu ČLK.
Autorka: Pavlína Zítková
Foto: Shutterstock
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
